
这些药是“吃”还是“停”
在麻醉科门诊,常常能听到患者发愁:“医生,我每天吃的这一大堆降压药、降糖药。手术当天到底要不要停?”这个问题很关键。因为在围术期,日常服用药物与麻醉药物之间可能发生“相互作用”。有些药物停了反而危险(比如可能诱发心跳骤然加速或血压骤升骤降),而有些药物继续吃可能加大风险(比如让血压掉到危险值,或引起低血糖、电解质紊乱)。
因此,术前药物管理是一门科学:既要控制慢性病,又要保证手术和麻醉的安全。今天,我们就用“红绿灯擂台赛”的方式,把降压药和降糖药的术前管理方法讲清楚。绿灯区指的是手术当天必须继续服用的药,就像过马路遇到绿灯——放心前进。红灯区指的是手术当天必须停用的药,就像红灯——一定要停下。黄灯区则指的是需要个体化调整的药,就像黄灯——小心通过,要听医生指挥。
降压药家族的红绿灯
血压就像水管压力:太高了,水管会“爆裂”(脑出血风险);太低了,水流不动(器官缺血)。而我们的降压药就像管道里的调压阀,让水流稳定。如果擅自停药,压力可能瞬间飙升,心脏和血管承受不住,就容易出现高血压危象、心律失常、脑出血风险高等。
所以,术前调整使用降压药的目的不是“让血压一降到底”,而是尽可能让血压维持稳定。

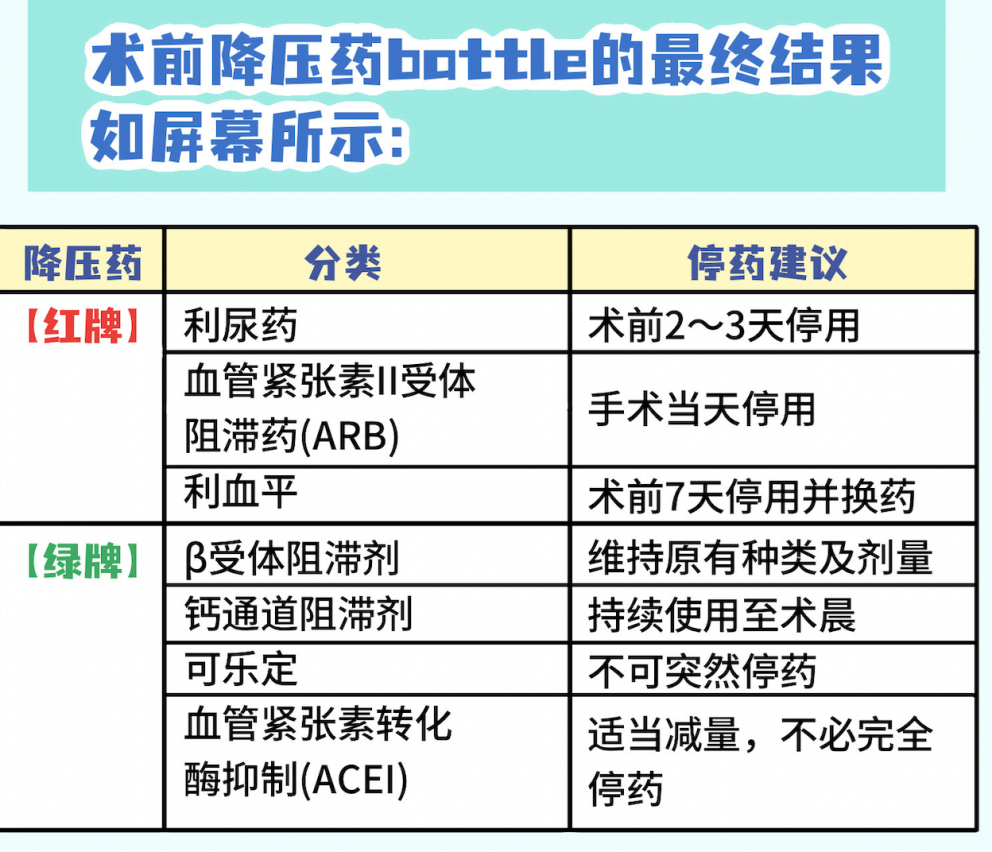
红灯区(必须停)
利尿剂(如呋塞米、氢氯噻嗪):
通过增加排尿来降低血压。可能导致低血容量、低钾血症,诱发心律失常。

ARB(血管紧张素II受体阻滞剂,如缬沙坦):
虽然是治疗高血压和保护肾脏的常用药,它可能会让血管过度扩张,导致手术中顽固性低血压。

利血平:
长期使用会抑制交感神经。若术前继续服用,可能让术中心率过慢、顽固性血压过低。可以提前1周停药,并在医生指导下更换使用其他降压药的方案。
绿灯区(必须继续)
β受体阻滞剂(如美托洛尔、比索洛尔):
作用是让心脏慢下来”,防止心律失常。一些甲亢患者或者肾上腺肿瘤的患者需要长期使用控制心率,如果突然停药,可能出现反跳性心动过速或心肌缺血。

钙通道阻滞剂(如氨氯地平、硝苯地平缓释片):
帮助血管平稳扩张,不会引起血压的剧烈波动。

可乐定:
兼有镇静和稳定血压的作用。突然停药可能引发高血压危象。

黄灯区(个体化调整)
ACEI(血管紧张素转化酶抑制剂,如培哚普利):
与ARB类似,也可能导致术中低血压。但部分患者(特别是心衰合并高血压患者)长期停药风险更大,需要结合患者病情,由医生决定是否减量或停用或者更换其他用药方案。
降糖药家族的红绿灯
血糖就像电量:太高了,容易“烧坏电路”(导致伤口感染、愈合差、麻醉风险增高);太低了,会“黑屏”(低血糖,能量告急甚至危及生命)。而降糖药就是电池的调节器,保持能量稳定。如果停药,血糖可能飙升,导致手术风险倍增;如果不调整,手术当天容易出现低血糖。所以,术前降糖药的管理,就是让“电池电量”一直保持在安全范围内,既不断电,也不过载。
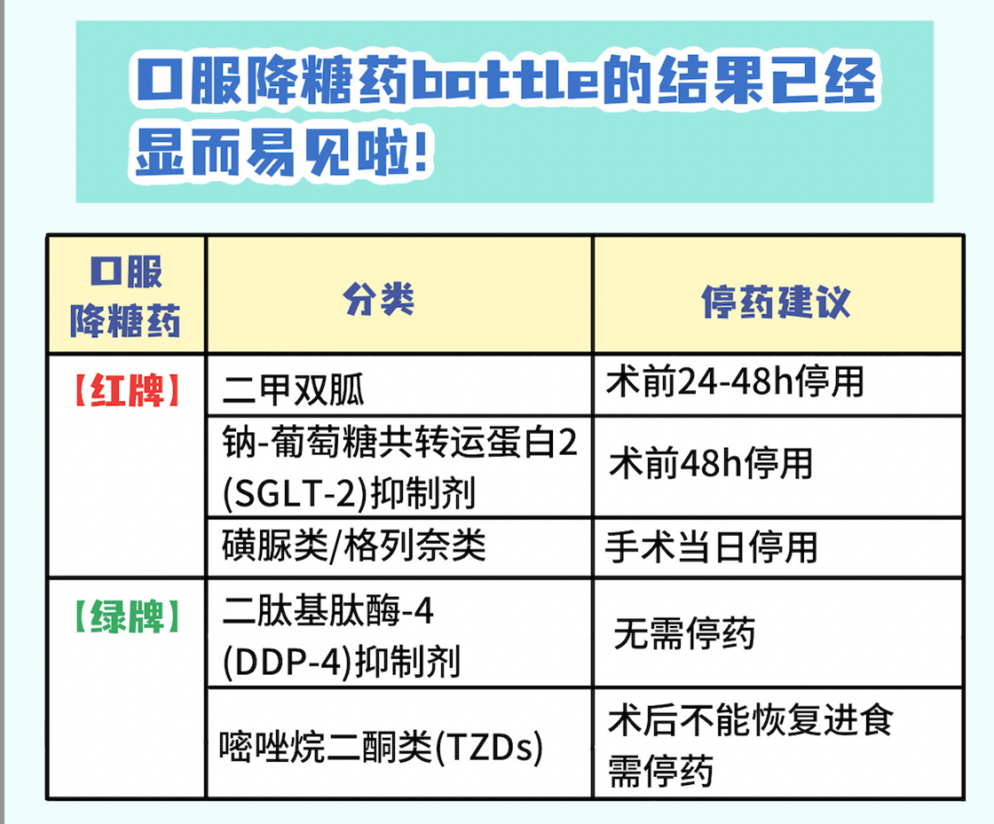
红灯区(必须停)

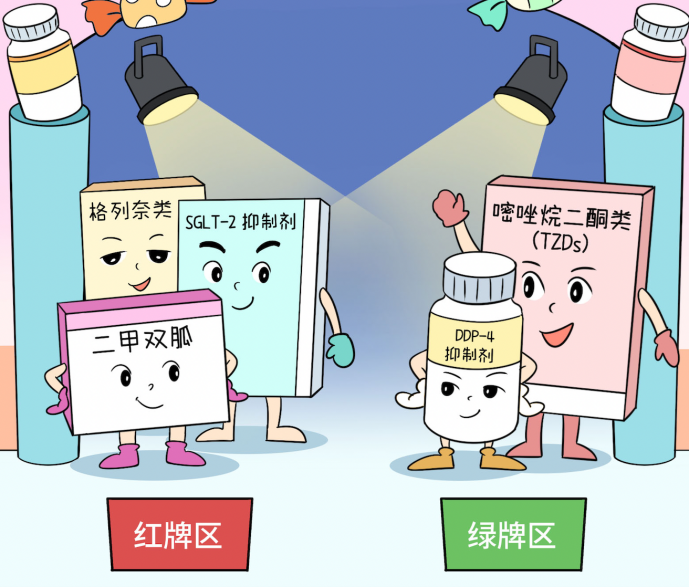
二甲双胍:
控糖稳定,但若术中出现肾功能下降或需要使用造影剂,可能诱发乳酸性酸中毒。建议术前24–48小时停用。
SGLT-2抑制剂(如达格列净):
通过尿液排糖。术前继续用可能引起酮症酸中毒和脱水。建议术前至少停药2–3天。
磺脲类/格列奈类(如格列齐特、瑞格列奈):
直接刺激胰岛素分泌,若术前继续用,容易导致手术当天低血糖。建议手术当天停用。
绿灯区(可以继续)

DPP-4抑制剂(如西格列汀):
降糖作用温和,低血糖风险小,可以照常使用。
噻唑烷二酮类(如吡格列酮):
可增强胰岛素敏感性。术后若不能进食需要停药,能正常进食就可以继续服药。
黄灯区(个体化调整)
胰岛素:
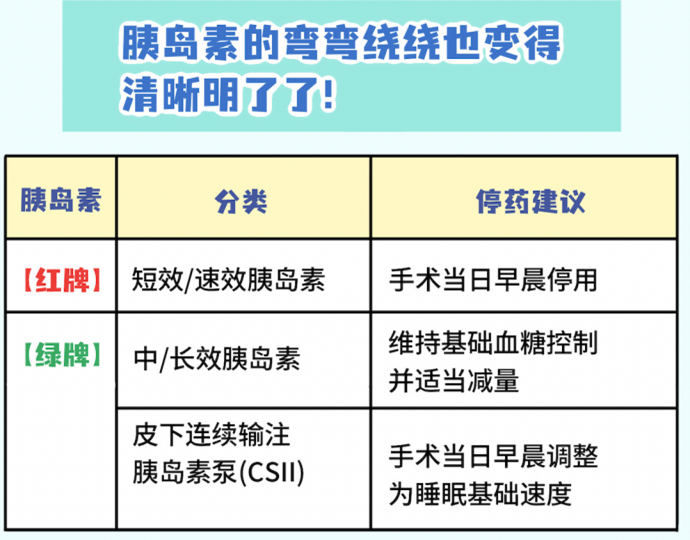
短效或速效:术晨停用,避免低血糖

中效/长效:维持基础量,但可适度减量。

胰岛素泵:调低至基础速率,需医生指导。
红绿灯记忆法:一看就懂
绿灯行 :继续吃,稳住病情。
红灯停 :必须停,否则可能“翻车”。
黄灯等一等 :个体化调整,听医生指挥。
看到这里,您是不是觉得清清楚楚了?
但要再次强调:这些是通用原则,最终是否停药,一定要听从麻醉医生和主管医生的指导。擅自停药可能引起血压或血糖失控,擅自不停也可能加重麻醉风险。真正的“安全红绿灯”,在医生手里。一句话总结:科学用药,安心手术;遵循医嘱,平安无忧!
供稿:上海市医师协会麻醉科医师分会
复旦大学附属眼耳鼻喉科医院麻醉科 贾继娥 徐睿 缪佳凝
审核:袁红斌 上海市医师协会麻醉科医师分会会长
顾卫东 上海市医师协会麻醉科医师分会副会长