36岁的小张,8个月前怀上了一对双胞胎。一家人如获至宝,小张也安心养起了胎。虽然她在孕期被诊断为“妊娠期糖尿病、高龄产妇”,但在产科医生的指导治疗下,整个孕期也算顺顺利利。今天是小张去产科门诊产检的日子,结果小张刚刚产检完准备回家,就出现了规律宫缩和阴道流液。小张和家人赶快折回医院,医生考虑到她是高龄产妇,胎膜早破,且为双胎,建议她立即入院做剖宫产手术。平时,小张在网上看到不少关于剖宫产手术的科普知识,已经做好了半身麻醉的准备。但是目前麻醉医生给出的方案却是全身麻醉。小张非常困惑不解:“为什么我的麻醉方式选择和其他人不一样呢?这到底是为什么呢?”
1.首先,什么是剖宫产手术?
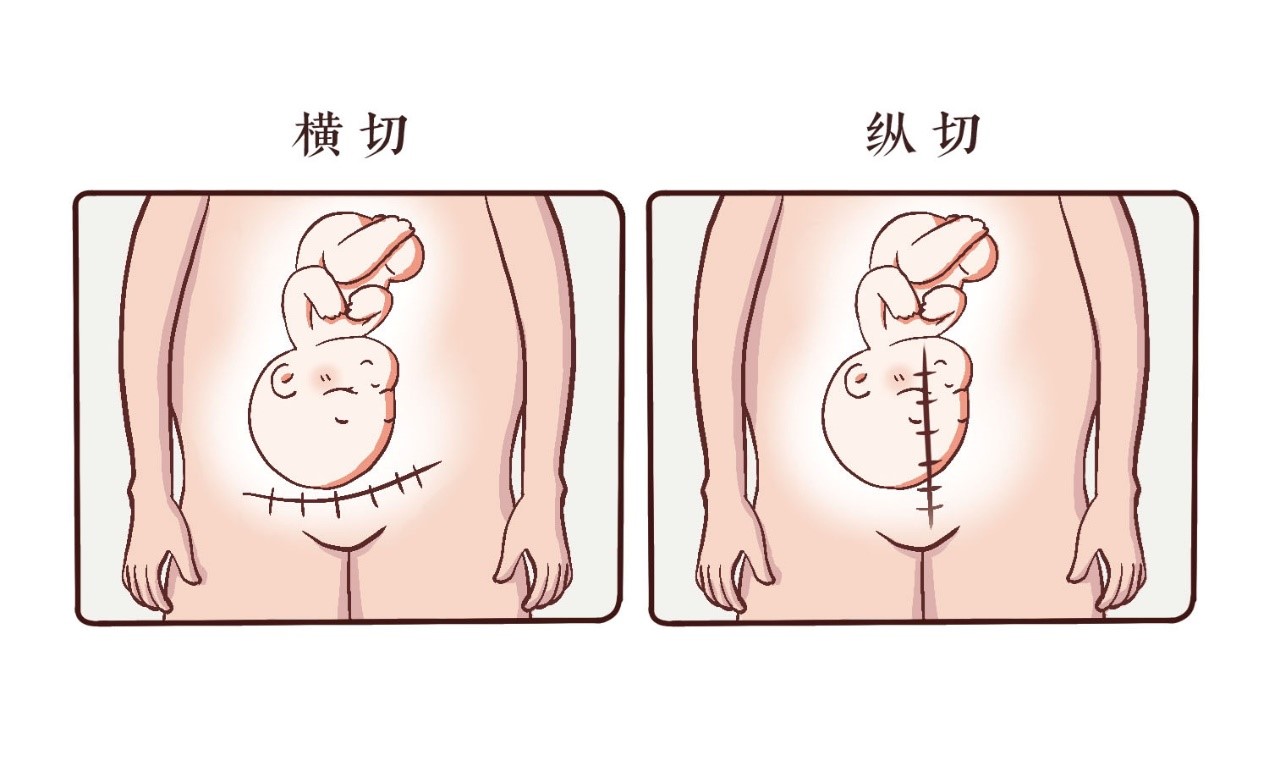
剖宫产手术是指经腹切开子宫取出胎儿的手术。因此,剖腹产手术既要保证产妇生命安全,又要保证新生儿健康。剖腹产手术时,切口一般为下腹部正中竖切口或下腹部会阴上横切口,因此肋缘以下无痛的麻醉效果就可以满足手术需要(图1)。半身麻醉和全身麻醉都能满足剖腹产手术要求。那么,两种麻醉方式有何区别呢?
2.什么是半身麻醉?半身麻醉的分类包括哪些?各有何优缺点?
所谓的半身麻醉是椎管内麻醉的俗称。实施半身麻醉时,一般要求产妇侧卧位,身体弓成虾米状。这主要是为了使产妇将脊椎间隙尽量打开,方便穿刺。因此,半身麻醉是在脊椎间隙进行穿刺并给予局麻药的麻醉方式。目前广为采用的是硬膜外麻醉、蛛网膜下腔阻滞麻醉(简称腰麻)、腰麻—硬膜外联合阻滞麻醉(简称腰硬联合麻醉)。这些麻醉方式的共同点是局部麻醉药的作用主要集中在产妇的下半身;而不同的是,麻醉药品进入脊椎间隙的位置不同(图2)。

周围神经通过脊神经根与脊髓、大脑相连,脊髓发挥的功能是将皮肤等处的感觉传导至大脑,大脑接受脊髓传来的信号从而感知疼痛等。脊髓表面附着数层被膜,从内到外依次是软脊膜、蛛网膜和硬脊膜。蛛网膜和软脊膜之间的间隙称为蛛网膜下腔,脑脊液存在于蛛网膜下腔。所谓的腰麻就是把局麻药注射到蛛网膜下腔,从而使局麻药在脑脊液中扩散。剖宫产手术时,局麻药通过蛛网膜下腔扩散到脊神经根处,就可以阻断手术时的疼痛信号传递到脊髓,进而达到麻醉效果。而硬膜外麻醉是指将局麻药注射到硬膜外腔隙内产生的麻醉效果,局麻药通过硬膜外腔隙,渗透穿过硬脊膜和蛛网膜从而到达脊神经根处。硬膜外麻醉和蛛网膜下腔麻醉,如果达到相似的麻醉效果,有一个重要前提,就是局麻药的药量不同。局麻药注射至蛛网膜下腔,与脊神经根距离较近,因此需要较少的局麻药;而局麻药注射至硬膜外腔,需要较多的局麻药,才能逐层渗透、作用到脊神经根。为了尽量减少穿刺的并发症和药物的不良反应,硬膜外麻醉需要较粗的穿刺针,为了持续保证麻醉效果,需要留置一根细管在硬膜外腔,方便持续给药;蛛网膜下腔阻滞需要较细的针,可以减少穿刺后脑脊液漏的风险。而第三种半身麻醉的方式——腰硬联合麻醉,顾名思义就是腰麻和硬膜外麻醉的复合形式了。可以在蛛网膜下腔和硬膜外腔同时给药,既能达到快速起效的目的,又能持续给药保证长时间的麻醉效果。半身麻醉在停止给药后,一般在2-3小时后会逐渐消退。
半身麻醉的优势显而易见,即产妇可以在清醒状态下完成手术,主要是对下半身进行麻醉,并不会对全身各个器官造成影响,尤其对新生儿的不良影响非常少。因此半身麻醉一直是剖腹产手术的首选方案。那么是否所有的剖腹产手术都能做半身麻醉呢?我们的主人公小张就遇到了问题。其实,半身麻醉的实施是需要严格的指征的。比如凝血功能异常、严重脊柱畸形、脓毒血症、穿刺部位有严重感染、精神异常难以配合椎管内穿操作的产妇,就不适宜做半身麻醉了。还有一些极端情况,如存在产科危急重症如羊水栓塞、子宫破裂、胎盘早剥、严重产科大出血以及脐带脱垂、严重胎心异常需要紧急剖宫产者,已经没有足够时间等待半身麻醉起效。这种情况下,只能选择另外一种麻醉方式——全身麻醉了。
3.什么是全身麻醉呢?
全身麻醉时,麻醉医生先后将镇痛药、镇静药、肌肉松弛剂等药物,由静脉注入,等到产妇睡着后,再进行气管内插管,之后则以吸入性药物为主维持麻醉,麻醉时间可随着手术时间长短控制。所以,全身麻醉是以静脉注射为主、吸入方式为辅的麻醉方式,全麻药物直接作用于大脑产生镇静效果并阻断痛觉。对于极度紧张焦虑的产妇来说,全身麻醉可以避免椎间隙穿刺,且手术过程中完全处于睡眠状态,可以大大减少紧张引起的不良反应。虽然全身麻醉具有起效迅速、麻醉可控制、舒适度高等优点,但是仍不是剖腹产手术第一优先级的选择。根据全身麻醉的作用机制,麻醉药物也可能会通过胎盘屏障影响宝宝;而且,全身麻醉苏醒后,切口的疼痛会立即产生。虽然有手术后镇痛泵的作用,但是仍不及半身麻醉的镇痛效果。因此只有在存在椎管内麻醉禁忌的情况,才考虑全身麻醉。而且,很多选择紧急剖宫产手术的产妇,可能本身就有胎儿宫内窘迫或者存在产科危急重症。这些产妇本身情况较为紧急、危重,母婴可能在术后出现一些并发症,但这些不良事件是否和全身麻醉相关,尚缺少足够的证据支持。虽然对剖宫产全身麻醉存在很多顾虑,全身麻醉在剖宫产中仍具有不可替代的作用。随着超短效麻醉药物的广泛应用和外科手术技术的进步,可以尽量减少麻醉开始到胎儿娩出的时间,并尽可能选择对新生儿影响小、代谢迅速的药物。目前,全身麻醉已经不再是剖宫产不能触碰的红线了(图3)。
4.小张应该怎么选择剖宫产手术的麻醉方式呢?
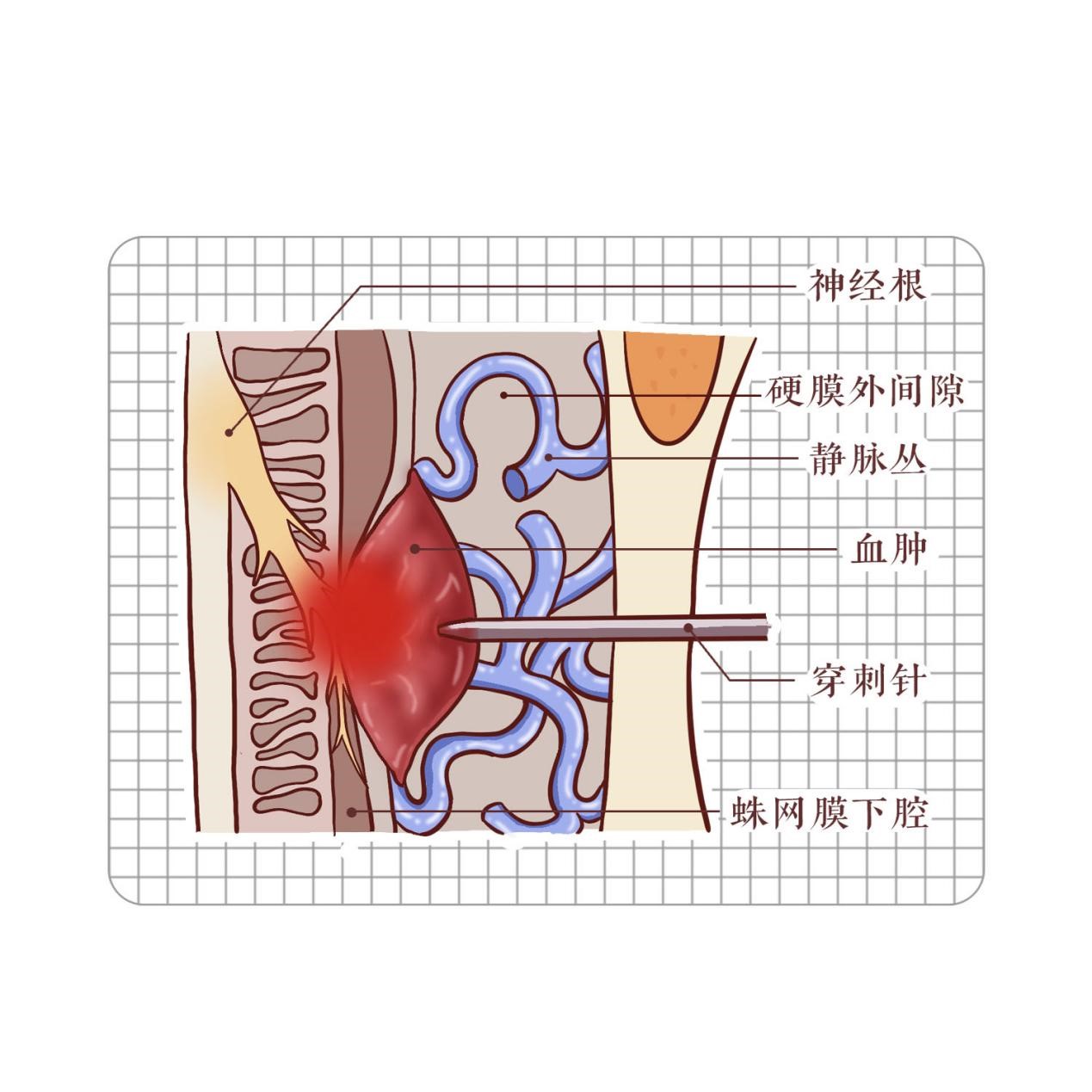
麻醉医生为什么建议小张进行全身麻醉呢?原来,经过询问病史,麻醉医生发现小张怀孕后遵医嘱每天口服阿司匹林100mg预防血栓的发生,而且2小时前产科门诊注射过肝素抗凝。这两种药物均在有效作用时间内,可能会导致凝血功能异常,尤其是产妇椎管内血管丛比较丰富,穿刺时更容易出血。如果执意进行半身麻醉,可能导致椎管内血肿的发生。虽然仅有一定的概率,但是一旦发生,可能会导致严重后果。如血肿范围较大则可能出现神经压迫症状,像腰痛、腿痛、下肢瘫痪等。一旦诊断明确,需要外科手术切开脊椎清除血肿(图4)。毫无疑问,小张的情况属于凝血功能异常,符合椎管内麻醉的禁忌症,而且她的情况较为紧急,等待下去只会增加胎儿宫内窘迫的风险。权衡利弊下,麻醉医生建议小张在全麻下进行剖宫产手术。
在麻醉医生详细的解释下,小张理解了半身麻醉和全身麻醉的区别,也选择了在全身麻醉完成了剖宫产手术。麻醉医生在严密监测和精细的围术期管理下,实施了全身麻醉。最终,小张顺利地剖宫产娩出一对龙凤胎。
麻醉医生提醒您:准妈妈们十月怀胎不易,一旦发生紧急情况需要紧急剖宫产手术时,必须配合麻醉医生完成麻醉前评估。麻醉医生需要根据您的药物使用史、既往病史、腰椎体检等来决定您的麻醉方式。如果存在半身麻醉禁忌症,也请各位准妈妈准爸爸们不要担心。现在的麻醉技术和药物已经可以很大程度上帮助我们规避全身麻醉的风险。麻醉医生的职责是保证产妇围术期安全,最大程度地守护母婴健康。
上海市医师协会麻醉科医师分会
上海市第一人民医院麻醉科 黄丽娜
审核:陈权