乳腺病理学方面都取得了哪些进展?在日前召开的“2021海上病理医师论坛暨上海市医师协会病理科医师分会第五届年会”上,复旦大学附属肿瘤医院杨文涛教授从Ki67最新国际共识、HER2低表达、PD-L1检测相关问题三方面为广大病理学同仁带来了满满的干货分享。本文将杨文涛教授分享的精彩内容进行整理,以飨读者。
乳腺界无法忽视的Ki67检测
Ki67检测在浸润性乳腺癌中应用广泛,其有几大主要应用场景:
● 区分乳腺癌是腔面a型或是腔面b型,以判断早期乳腺癌是否需要化疗以及对化疗的敏感性
● 针对接受新辅助内分泌治疗的乳腺癌患者,在新辅助内分泌治疗过程中或治疗后,进行Ki67检测,以评估继续内分泌治疗或是转换为化疗。
杨文涛教授强调:“判读对病理医生而言至关重要,判读热点区或平均判读直接影响到不同病理医生或不同单位Ki67报告的结果。”
长期保存的蜡块检测结果是否会受影响?检测是否会受到组织固定的影响?用哪种抗体和平台和检测进行检测?这些Ki67检测的常见问题值得进一步探索与讨论。
Ki67这次终于被看见了
过去10年间,国际乳腺癌Ki67工作组的推荐并未被广泛应用与推广,10年来,该工作组做了相当多的工作以提高Ki67检测和评估的可重复性。2020年底,国际乳腺癌Ki67工作小组更新了相关推荐,使Ki67检测引起了广泛关注。今年圣加仑国际乳腺癌大会(st gallen)专家投票的病理部分很多内容都是关于Ki67检测的。
杨文涛教授也指出了Ki67检测的诸多影响因素:“检测前没有及时和充分的组织固定,可能对Ki67检测带来较大的影响;穿测标本和手术切除标本的由于组织样本的选择性取材也可能带来检测结果的差异;再者,长期石蜡包埋的蜡块或对Ki67检测结果产生影响。检测中,多种抗体及检测平台的也在一定范围内影响Ki67检测结果。检测后因素,如热点区判读和平均判读,精准计数和大致评估,人工判读和AI判读的选择同样使Ki67检测结果受到影响。”
Ki67检测受到诸多因素的影响已为国际公认:《ASCO生物标记物应用指南》不推荐Ki67免疫组化检测来指导辅助治疗的选择。AJCC分期第八版也指出,作为单一因素,Ki67不能作为临床工作中可靠的指标,因为该标记物可重复性欠佳。
Ki67检测究竟选择哪种克隆号或检测平台更理想?通过UK NEQAS免疫组化的质控不难发现,各种克隆号和检测平台的表现存在差异。值得注意的是,国际工作组并未对采用何种抗体或平台作出推荐。
UK NEQAS免疫组化质控
面对ER+/HER2-,淋巴结处于N0或N1的乳腺癌患者,Ki67≤5%时不推荐化疗,Ki67≥30%的时候推荐化疗,在今年st gallen专家共识投票中,大部分专家对此投了赞成票。“5%和30%这两个临界值对Ki67来说有重要意义。为何设定这两个临界值?究其根本在于当Ki67≤5%或≥30%时,病理医生诊断的可重复性较高。”杨文涛教授介绍道。
另一大焦点问题在于热点区判读和平均判读,国际乳腺癌Ki67工作小组指出平均判读是可重复性更高的一种方式。根据国际乳腺癌Ki67工作小组推荐,Ki67检测的执行过程复杂且耗时,因此,其在日常工作的推广与应用可能较难落实。
HER2低表达患者迎来希望,新研究仍在进行
HER2+乳腺癌已逐步摆脱既往无药可用的困境,新药不断涌现,为临床医生和患者提供了更多的治疗选择。这其中,原先抗HER2治疗“奈何不了”的HER2低表达乳腺癌患者也终于遇上了强劲的“敌人”。
大多数已发表的临床研究将HER2 IHC 1+、IHC 2+且ISH阴性定义为HER2低表达。“既往病理和临床工作中HER2 IHC 1+的患者并未受到足够重视,但如今这部分患者有药可用,正受到越来越多的关注。”杨文涛教授谈道。
临床工作者和研究人员常见的一大疑问是,HER2 0-1+之间的患者接受抗HER2抗体偶联药物(ADC)治疗是否有效?目前暂无相关循证医学证据。正在进行的DESTINY-Breast06研究入组了HER2 0-1+之间的乳腺癌患者。相信这项研究结果的出炉将在很大程度上完善HER2低表达的定义。
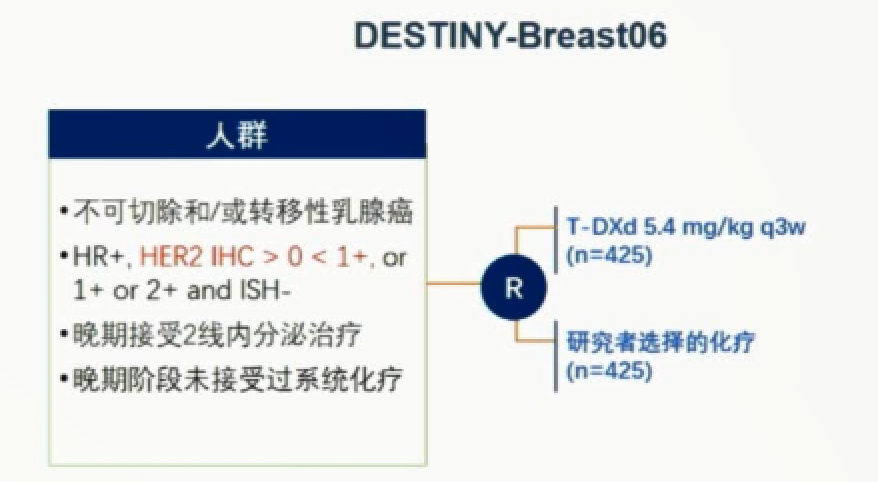
正在进行的DESTINY-Breast06研究
强异质性值得关注
此外,IHC 2+ISH阴性与ISH 1+的患者是否存在治疗效果差异的问题也引起了激烈的讨论。通过目前小样本研究数据来看,两者之间的治疗效果不存在明显差异。还需进行更多的研究来进一步探讨。
今年The Lancet Oncology发表的研究结果表明,HER2低表达在总人群和HR+人群中病理完全缓解(pCR)率更低,研究证实HER2低表达肿瘤具有独特的生物学特征,治疗效果和生存结局有所不同。 HER2低表达的异质性给日常实践工作的开展带来了更大的挑战,这种异质性可能会给后续临床研究患者筛选带来矛盾点。
“这也对病理科与临床科室的沟通提出了更高的要求。有效的沟通工作可以使临床医生清晰地认识到HER2低表达的强异质性,例如,HER2低表达患者原发灶与转移灶之间存在差别;HER2低表达患者在复发前和复发后表达状态可能发生改变;新辅助治疗前后也存在变化的可能。”只有将这些信息充分沟通,才能尽可能减少后续医疗工作的矛盾之处。”杨文涛教授表示。
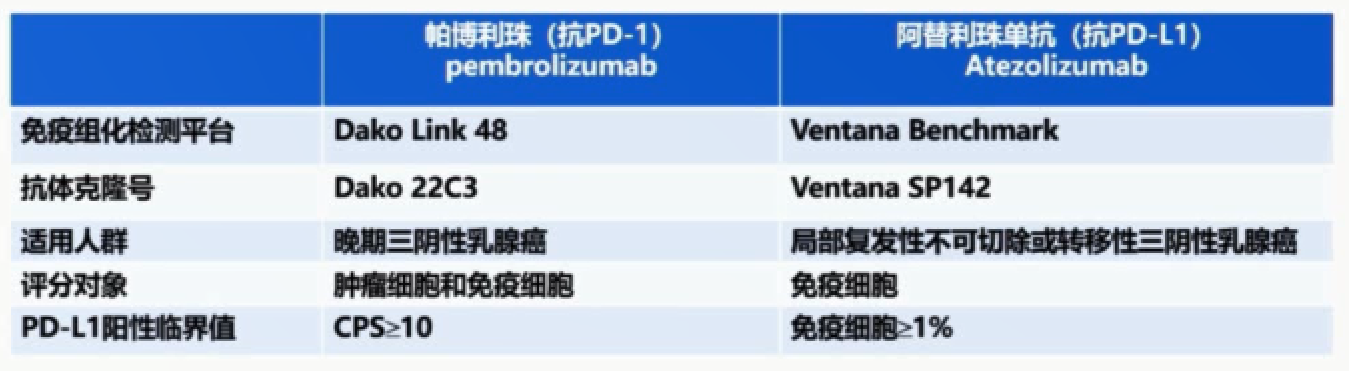
IMpassion130研究显示,PD-L1+人群有显著的无进展生存期(PFS)和总生存期(OS)获益。伴随着这项研究结果的公布,局部晚期复发转移三阴性乳腺癌(TNBC)患者PD-L1检测受到日益广泛的关注。值得一提的是,作为伴随诊断,SP142在TNBC中的应用已完成全国多中心临床注册研究,等待进一步审批。
另一项KEYNOTE-355研究同样值得关注。研究结果显示,当PD-L1 CPS评分≥10分时,患者从帕博利珠单抗+化疗方案中获得显著获益。鉴于此项研究,Dako PD-L1 IHC 22C3 Assay获得美国食品药品监督管理局(FDA)批准。
两项研究中,不同的药物对应不同的抗体克隆号及检测平台,评估的细胞和阳性标准均存在差异。
两项研究PDL-L1检测的比较
由于PD-L1检测存在异质性,何种数量的蜡块检测较为适宜?不同蜡块之间阳性结果是否会存在差异?杨文涛教授分析道:“有研究证实,原发灶不同蜡块之间PD-L1表达存在明显差异。另外,相关研究表明,病理医生判读一致性还处于中等水平。这种种问题都可能给后续工作的推进带来莫大的挑战。乳腺癌PD-L1检测未来仍有很长的一段路要走。”
专家简介:杨文涛
→ 主任医师、教授
→ 复旦大学附属肿瘤医院
→ 中华医学会病理学分会乳腺学学组
→ 第五版世界卫生组织(WHO)乳腺肿瘤分类编委
→ 国际癌症报告合作组织(ICCR)乳腺癌病理报告模板制定的国际专家组成员
→ 中国医促会病理学分会副主任委员
→ 中国抗癌协会乳腺癌专业委员会常委
→ 中国临床肿瘤学会肿瘤病理专家委员会常委
→ 上海市抗癌协会乳腺癌专业委员会副主任委员
→ 《诊断病理学杂志》副主编,《中华病理学杂志》、《Virchows Archiv》杂志、《临床与实验病理学杂志》编委
审核:陈权/李世华(上海市医师协会考核培训部)
来源:上海市医师协会病理科医师分会